Différences entre versions de « Stroke unit »
De médecine.top
| (14 versions intermédiaires par le même utilisateur non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
== Urgence == | == Urgence == | ||
| − | * A | + | * <u>Anamnèse ciblée:</u> Début des symptômes, allergies à l'aspirine, poids (thérapie fibrinolytique) |
| − | * B: administrer O<sub>2</sub> pour '''saturation cible | + | * <u>Examen primaire:</u> |
| − | * C: traitement agressif de l'hypoglycémie < 3,3 mmol/l<ref name="ACLS">ACLS | + | ** A |
| − | * D: | + | ** B: administrer O<sub>2</sub> pour '''saturation cible 95−98%''' ou si saturation inconnue<ref name="ACLS"></ref> |
| − | ** Cincinatti | + | ** C: traitement agressif de l'hypoglycémie < 3,3 mmol/l<ref name="ACLS">ACLS 2020</ref>. |
| − | ** NIHSS | + | ** D: |
| − | [[File:NIHSS.png|thumb|center|400px|NIHSS (source inconnue)]] | + | *** Cincinatti |
| + | *** NIHSS | ||
| + | *** [[File:NIHSS.png|thumb|center|400px|NIHSS (source inconnue)]] | ||
| + | * <u>Imagerie:</u> Permet d'exclure une hémorragie | ||
== IRM cérébrale == | == IRM cérébrale == | ||
| Ligne 17 : | Ligne 20 : | ||
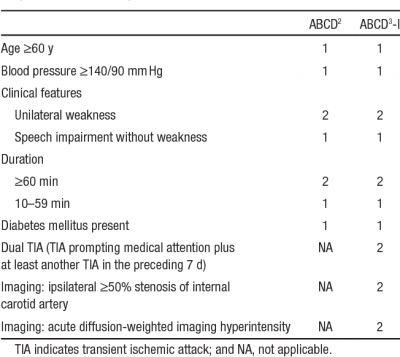
* '''Score ABCD<sup>3</sup>-I''': risque d'AVC après un AIT | * '''Score ABCD<sup>3</sup>-I''': risque d'AVC après un AIT | ||
** Calculateur: https://medschool.co/tools/abcd3i | ** Calculateur: https://medschool.co/tools/abcd3i | ||
| − | [[Fichier:Score ABCD3-I.png|vignette|centré|400px|Source: Song, Bo, Hui Fang, Lu Zhao, Yuan Gao, Song Tan, Jiameng Lu, Shilei Sun, Avinash Chandra, R Wang and Yuming Xu. “Validation of the ABCD 3I Score to Predict Stroke Risk After Transient Ischemic Attack.” .]] | + | ** [[Fichier:Score ABCD3-I.png|vignette|centré|400px|Source: Song, Bo, Hui Fang, Lu Zhao, Yuan Gao, Song Tan, Jiameng Lu, Shilei Sun, Avinash Chandra, R Wang and Yuming Xu. “Validation of the ABCD 3I Score to Predict Stroke Risk After Transient Ischemic Attack.” .]] |
| + | ** <u>Stratification:</u> | ||
| + | *** 0−3: bas risque | ||
| + | *** 4−7: risque modéré | ||
| + | *** 8−13: haut risque | ||
* '''Imagerie des vaisseaux du cou''' | * '''Imagerie des vaisseaux du cou''' | ||
** <u>But</u>: sélectionner les candidats à la pose d'un stent ou endartérectomie. Patients with high-grade extracranial internal carotid artery (ICA) stenosis who have a TIA in a downstream neurologic territory have the greatest short-term risk of stroke. | ** <u>But</u>: sélectionner les candidats à la pose d'un stent ou endartérectomie. Patients with high-grade extracranial internal carotid artery (ICA) stenosis who have a TIA in a downstream neurologic territory have the greatest short-term risk of stroke. | ||
| Ligne 27 : | Ligne 34 : | ||
== AVC ischémique == | == AVC ischémique == | ||
=== Neurologique === | === Neurologique === | ||
| − | * '''Thrombolyse''' | + | * '''Thrombolyse''' |
| + | ** Alteplase IV 0,9 mg/kg, dose maximale 90 mg en 60 minutes, dose initiale de 10% donnée en bolus sur 1 minute<ref name="ACLS"></ref> | ||
| + | ** '''PAS''' d'anticoagulant/antiplaquettaire durant 24h<ref name="ACLS"></ref> | ||
* '''Absence de thrombolyse''' | * '''Absence de thrombolyse''' | ||
| − | |||
** Double anti-aggrégation plaquettaire par aspirine cardio et clopidogrel | ** Double anti-aggrégation plaquettaire par aspirine cardio et clopidogrel | ||
| + | * '''Thrombectomie endovasculaire''' | ||
| + | ** NIHSS ≥ 6 | ||
| + | |||
=== Hémodynamique === | === Hémodynamique === | ||
* '''Phase aiguë''': En général, une chute précipitée de la TA doit être évitée dans l’AVC ischémique, parce qu’une aggravation durable du déficit neurologique peut survenir.<ref name="HRC">Directive HRC HRC4Pro0508 du 16.1.2020 (v2.0)</ref> | * '''Phase aiguë''': En général, une chute précipitée de la TA doit être évitée dans l’AVC ischémique, parce qu’une aggravation durable du déficit neurologique peut survenir.<ref name="HRC">Directive HRC HRC4Pro0508 du 16.1.2020 (v2.0)</ref> | ||
| Ligne 36 : | Ligne 47 : | ||
** ''Alternative'': si sténose de haut grade ou si US doppler indisponible: angio-CT ou angio-IRM | ** ''Alternative'': si sténose de haut grade ou si US doppler indisponible: angio-CT ou angio-IRM | ||
* '''Prévention secondaire''': cf ci-dessous | * '''Prévention secondaire''': cf ci-dessous | ||
| + | |||
| + | === Métabolique === | ||
| + | * '''Glycémie''' | ||
| + | ** Cible <10 mmol/l | ||
== AVC hémorragique == | == AVC hémorragique == | ||
| Ligne 76 : | Ligne 91 : | ||
** '''Traitement: aspirine cardio seule au long cours dès 90 jours après l'AVC''' | ** '''Traitement: aspirine cardio seule au long cours dès 90 jours après l'AVC''' | ||
** Pas de bénéfice à une DAPT au long cours - augmente le risque hémorragique | ** Pas de bénéfice à une DAPT au long cours - augmente le risque hémorragique | ||
| + | * <u>Cibles lipidiques:</u> | ||
| + | ** LDL-cholestérol < 1,4 mmol/l | ||
| + | ** Triglycérides < 1,7 mmol/l | ||
== Références == | == Références == | ||
| + | * '''https://www.revmed.ch/revue-medicale-suisse/2022/revue-medicale-suisse-794/prise-en-charge-de-l-accident-ischemique-transitoire''' | ||
* '''[https://médecine.top/images/9/96/Update_Stroke_frc_Chablais_2019_Michel_h.pdf Update Stroke unit Patrik Michel Novembre 2019]''' | * '''[https://médecine.top/images/9/96/Update_Stroke_frc_Chablais_2019_Michel_h.pdf Update Stroke unit Patrik Michel Novembre 2019]''' | ||
* '''[https://médecine.top/images/e/e2/Antithrombotiques_DNC_Neurosciences_Michel_2019_h.pdf Antithrombotiques update 2019]''' | * '''[https://médecine.top/images/e/e2/Antithrombotiques_DNC_Neurosciences_Michel_2019_h.pdf Antithrombotiques update 2019]''' | ||
Version du 9 avril 2024 à 19:34
Urgence
- Anamnèse ciblée: Début des symptômes, allergies à l'aspirine, poids (thérapie fibrinolytique)
- Examen primaire:
- Imagerie: Permet d'exclure une hémorragie
IRM cérébrale
Séquences:
- Diffusion: Permet de mettre en évidence une lésion aiguë (30 min - 30 jours max) -> toutes les structures sont saturées sauf le parenchyme cérébral
- FLAIR: LCR saturé
- SWI: Met en évidence les dépôts d'hémosidérine
AIT
- Score ABCD3-I: risque d'AVC après un AIT
- Calculateur: https://medschool.co/tools/abcd3i
- Stratification:
- 0−3: bas risque
- 4−7: risque modéré
- 8−13: haut risque
- Imagerie des vaisseaux du cou
- But: sélectionner les candidats à la pose d'un stent ou endartérectomie. Patients with high-grade extracranial internal carotid artery (ICA) stenosis who have a TIA in a downstream neurologic territory have the greatest short-term risk of stroke.
- US doppler des vaisseaux du cou: permet d'évaluer une sténose de l'artère carotide interne. Si sténose de haut grade détectée (> 70%), un complément d'imagerie (angio-CT ou angio-IRM) est nécessaire avant une intervention chirurgicale.
- Recherche d'une source cardio-embolique
- ECG à la recherche d'une fibrillation auriculaire, holter
- Echocardiographie si suspicion d'une source cardioembolique ou d'une cardiopathie structurelle
AVC ischémique
Neurologique
- Thrombolyse
- Absence de thrombolyse
- Double anti-aggrégation plaquettaire par aspirine cardio et clopidogrel
- Thrombectomie endovasculaire
- NIHSS ≥ 6
Hémodynamique
- Phase aiguë: En général, une chute précipitée de la TA doit être évitée dans l’AVC ischémique, parce qu’une aggravation durable du déficit neurologique peut survenir.[2]
- US doppler des vaisseaux du cou: confirmation d'une sténose de haut grade.
- Alternative: si sténose de haut grade ou si US doppler indisponible: angio-CT ou angio-IRM
- Prévention secondaire: cf ci-dessous
Métabolique
- Glycémie
- Cible <10 mmol/l
AVC hémorragique
Hémorragie intra-parenchymateuse
Hémodynamique
- Phase aiguë: contrôle de la tension dans les 4-6 heures pour éviter l'extension de l'AVC
- Cible tensionnelle 140−180 mmHg (traiter si >180 mmHg) (guidelines US)
- Traitements entéraux: IEC, ARA, diurétiques
- Traitements parentéraux (IV): nicardipine (Nicardipin Labatec®), clevidipine (Cleviprex®), labétalol (Trandate®)
- Anticoagulation
- Traitement anticoagulant en cours: discuter réversion de la crase (voir la page Hémostase)
- Pas de traitement anticoagulant en cours: pas de bénéfice à administrer un facteur VII recombinant
Neurologique
- Etat de mal épileptique
- Pas de prophylaxie d'emblée si absence de crises cliniques ou à l'EEG
- Hypertension intracrânienne
- Mannitol ou NaCl hypertonique peuvent réduire temporairement la pression intracrânienne
- Pas de glucocorticoïdes
- Drainage ventriculaire si hydrocéphalie et troubles de l'état de conscience
- Hémorragies cérébelleuses > 3 cm: évacuation chirurgicale précoce nécessaire pour prévenir une compression du tronc cérébral et une péjoration du status neurologique
Hémorragie sous-arachnoïdienne (HSA)
Hémodynamique
- Risque de vasospasme accru dans les 5-10 jours après l'HSA.
- Nimodipine (Nimotop) is indicated for all nonhypotensive patients with subarachnoid hemorrhage and is associated with improved neurologic outcomes and survival.
Prévention primaire
- Sténose carotidienne asymptomatique 60-80%
- Traitement: Statin therapy is indicated for asymptomatic carotid stenosis of 60% to 80%.
Prévention secondaire
- Sténose extra-crânienne de haut grade > 70%
- Traitement: revascularisation: Carotid endarterectomy within 2 weeks of transient ischemic attack or nondisabling stroke is safe and reduces the risk of ischemic stroke in patients with symptomatic carotid artery stenosis.
- Sténose intra-crânienne symptomatique > 70%
- Risque d'AVC récurrent
- Traitement: statine
- Anti-aggrégation plaquettaire
- Si absence de fibrillation auriculaire
- Traitement: aspirine cardio seule au long cours dès 90 jours après l'AVC
- Pas de bénéfice à une DAPT au long cours - augmente le risque hémorragique
- Cibles lipidiques:
- LDL-cholestérol < 1,4 mmol/l
- Triglycérides < 1,7 mmol/l